|
吉原医師)
S1の神経根はL5/S1で分岐したあと、すぐに全体がすっぽりと仙骨の中に入りますから椎間孔という概念は全く当てはまりません。
(S1は椎間板レベル下縁で分岐し、そのまますぐに全てが仙骨の中に入り、仙骨の前面から出てきます)
私)
・L5神経根はL5腰椎椎体と仙骨の間から出ている
・・・ここでの挟み込み(圧迫)の可能性はないのでしょうか?
・・・もしあるとすれば、その状態を椎間孔狭窄症とは呼ばないのでしょうか。
吉原医師)
>・L5神経根はL5腰椎椎体と仙骨の間から出ている
これは合っています・・・ここでの挟み込み(圧迫)の可能性はあります。
しかし椎間孔狭窄症や外側ヘルニアは決して多いものではありません(たまにあるくらいの頻度)。
たいていは脊柱管の内部での変化です。
実例を出せば分かっていただけると思いますが、椎間板ヘルニアや椎間孔狭窄症で椎間孔を広げる手術が必要な人はほとんどいません。
その他については、正確には下記の通りです。
・SⅠ神経根の障害は、L5~S1椎間板ヘルニアで起こりうる
・L5神経根障害は、L4~L5椎間板ヘルニアと、L5~S1外側病変で起こりうる。
・L4神経根障害は、L3~L4椎間板ヘルニアと、L4~L5外側病変で起こりうる。
吉原医師)
この説明は難しいです。正中の椎間板ヘルニアで少し左寄りかなあ?と思っても右足が痛い事もあります。
何らかの原因で症状のある方の神経根に炎症が起こっているのだと私は考えています。
私)
この「何らかの原因」が、椎間孔狭窄とは考えられないでしょうか。
吉原医師)
正中の椎間板ヘルニアですから病変は脊柱管の中です。
それを脊柱管外の外側病変と結びつけるのは無理があります。
私が前から言っているように、矯正ストレッチで痛い方の筋緊張をほどき、
筋スパズムを軽減して痛みを和らげたと仮定する方がよっぽど説得力があるように思いますが・・・・。
植木と同じように少し枝をしならせた(矯正)としても手を離せば元に戻ります。
だから私はカイロプラクティックなどにおける矯正に対しては懐疑的です。
そちらにこだわるのはどうなんでしょうか?
私)
デルマトームを調べて鑑別できないでしょうか。
たとえば、正中椎間板ヘルニアがL5−S1であるのに患者さんが、下肢後面の痛み(S1神経根障害)ではなしに、
下肢外側の痛みを訴えている・・・この場合、L5神経根の椎間孔狭窄を疑えないか?
吉原医師)
デルマトームは厳密なものではありません。あくまでも参考程度です。
また、学者によってもデルマトームの領域が異なっています。
ズボンのポケットの横線から10センチくらい後方の臀部を痛がる場合にはL5ですか?S1ですか?
どちらとも言えないと思います。
また、L4/5のヘルニアであっても大体後面を痛がる人は少なからずいます。
吉原医師)
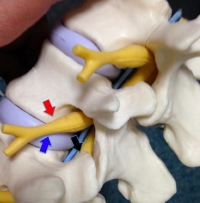 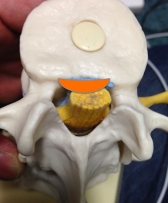
椎間孔が狭窄するのは、通常、椎間関節のある黒矢印のところで椎間孔下部です。
赤矢印のように神経のある(出てくる)ところは骨性の被覆で施術で変化しません。
青矢印の部分は脊柱管外でこの部分は施術で変化する可能性がありますが、通常は低確率(ほとんど症例がない)です。
多くの症例はオレンジ矢印の脊柱管内です。ここは椎間孔と関係ありません。 | 